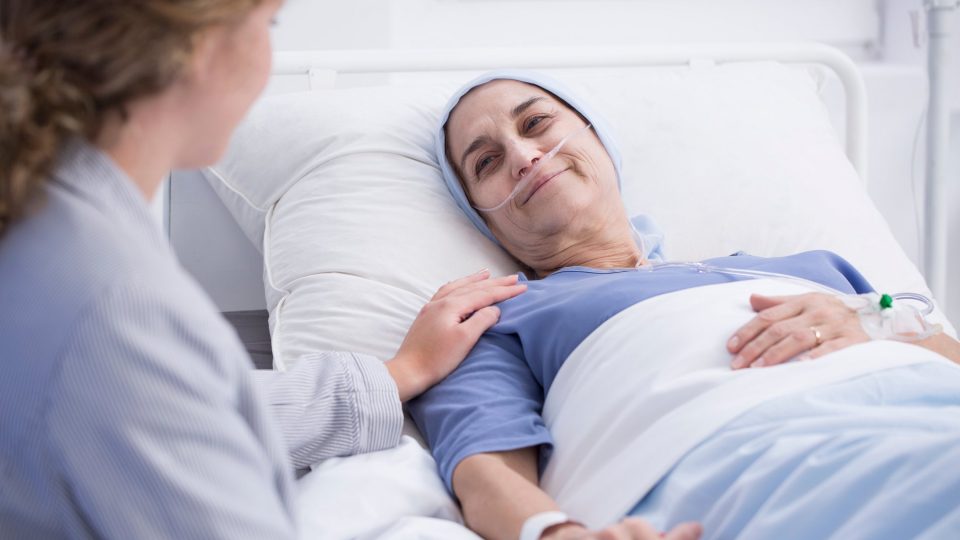
Mluvit o umírání bývá pro pacienty a jejich rodiny těžší než samotný konec, říká paliativní lékařka
Zhruba 13 tisíc dětí a jejich rodin v České republice potřebuje paliativní péči. Navzdory rozšířenému přesvědčení přitom nutně nejde o péči v závěru života, jako tomu bývá u dospělých pacientů. „Dětská paliativní péče je mnohem více o životě než o smrti jako takové,“ zdůrazňuje onkoložka a dětská paliativní lékařka Lucie Hrdličková pro Český rozhlas Plus.
Péče může trvat v řádu minut, pokud jde například o novorozence s těžkou vývojovou vadou, až po desítky let u dětských pacientů, kteří se s těžkou nemocí dožijí dospělosti.
„Říkáme, že když onemocní dítě, tak vlastně onemocní celá rodina. Je to obtížné pro pacienta, ale i pro rodiče a sourozence,“ přibližuje Hrdličková.
Paliativní péče je mimo nemocnice dostupná i v domácích hospicech, kde ji ale pojišťovny hradí jen částečně. Ne všichni potřební se také dostanou ke specializované péči.
Čtěte také
Rodiče podle ní často nechtějí, aby dítě bylo plně informováno o svém stavu a bojí se, že mu pravda ublíží.
„Chápeme to. Současně ale dítě, které se ptá na svůj stav a vznáší dotazy, tak je připravené slyšet odpověď. Říkáme rodičům, že nikdy dětem nelžeme a respektujeme, když se na něco zeptají. Většinou přibíráme i rodiče s tím, že nebudeme říkat víc, než na co se ptají,“ popisuje.
Moderní technologie umožňují udržovat pacienty při životě téměř neomezeně, což je důvod, proč se v paliativní medicíně řeší i otázka umožnění přirozené smrti.
„Skutečnost je taková, že někdy je těžké o smrti mluvit i pro zdravotnický personál. My jsme na takové rozhovory školení a jsme zvyklí o tom mluvit. Otázka umírání je pro pacienty a jejich rodiny někdy těžší než ten samotný konec,“ uvádí.
Čtěte také
Hrdličková kritizuje přetrvávající paternalistický přístup, který byl v medicíně běžný za komunismu. Považuje to přitom za generační záležitost, protože mladší generace lékařů a studenti berou pacienty jako partnery a snaží se respektovat jejich přání.
„Pořád ale přetrvává direktivní přístup, kdy lékař ví nejlépe, co je pro pacienta důležité. U dětí, které jsou velmi těžce nebo nevyléčitelně nemocné, se snažíme o to, abychom je spolu s jejich rodiči zapojili do rozhodování a představili jim možnosti medicíny,“ doplňuje.
Bořiči mýtů
Hrdličková působí jako vedoucí lékařka týmu dětské podpůrné péče ve Fakultní nemocnici v Motole. Po nástupu na dětskou onkologii měla dojem, že se naprostou většinu pacientů daří vyléčit, v průběhu let ale zjistila, že část pacientů se vrací s recidivou nemoci, případně umírají.
Čtěte také
„Bylo pro mě velmi těžké se vyrovnat s tím, že nevyléčíme úplně všechny děti. Zjistila jsem, že nevím, jak správně poskytovat péči v závěru života nebo komunikovat s rodinami. A jak nevnímat situaci, kdy některé děti nemoci podlehnou, jako selhání. Paliativní medicínu vnímám jako dobrý doplněk k dětské onkologii, byť pro mě už je to většinový úvazek,“ popisuje.
Jak vysvětluje, atestace z paliativní medicíny je nástavbová, lékař proto musí mít za sebou klinickou praxi a atestaci v základním oboru. Postupně se ale paliativní medicína dostává i do výuky na lékařských fakultách, i zde se ovšem Hrdličková setkává s mýty a předsudky.
„Mám ráda, když s tím někdo přijde, je to příležitost pro edukaci a boření mýtů. Řada studentů ve svých rodinách zažila umírání. Mají zkušenost s hospici, která není nutně pozitivní, a přemýšlejí, co by šlo dělat lépe,“ konstatuje.
Poslechněte si celý rozhovor v Interview Plus.
Související
-
Děti U: Křehkost i naděje dětské paliativní péče
Na multižánrovou procházku, jejímž cílem je destigmatizovat dětské umírání a zvýšit povědomí o důležitosti paliativní péče, se můžete vydat v rámci 4 + 4 dny v pohybu.
-
Paliativní týmy v nemocnicích, dostupná hospicová péče. Jak se stát připravuje na stárnutí populace?
„Budujeme základy systému, který by v horizontu několika let měl mít všechny potřebné části – ambulance, hospice, domácí hospice, nemocniční týmy,“ říká Ondřej Kopecký.
-
Paliativní péče a eutanázie jsou spojené nádoby. Zákon o nich však musí být přísný, říká senátorka
Je vhodná chvíle otevřít debatu o přípustnosti eutanázie. Jak zajistit, aby asistovaná smrt nemohla být zneužita. Proč dosud nemáme zákon o paliativní péči?
Více z pořadu
E-shop Českého rozhlasu
Přijměte pozvání na úsměvný doušek moudré člověčiny.
František Novotný, moderátor


Setkání s Karlem Čapkem
Literární fikce, pokus přiblížit literární nadsázkou spisovatele, filozofa, ale hlavně člověka Karla Čapka trochu jinou formou.