Léčba cukrovky směřuje k implantování inzulínotvorných tkání
Při léčbě cukrovky jsme dospěli velmi daleko. Světový den diabetu ale připomíná, že při dodržování zásad zdravé výživy by většina případů diabetu vůbec nemusela vzniknout.
Inzulín je hormon, který ve zdravém organismu snižuje hladinu cukru v krvi. Léčba dodáváním uměle připraveného inzulínu stále hraje velkou roli zejména při léčbě cukrovky 1. typu, která se objevuje už v dětství. V případě cukrovky 2. typu, která vzniká především kvůli špatné životosprávě až v dospělosti, lékaři už mají k dispozici celou škálu moderních léků. Inzulín přichází na řadu až ve chvíli, kdy je to nutné. Diabetici také musejí dodržovat zásady zdravého stravování a co nejvíce omezit příjem sacharidů.
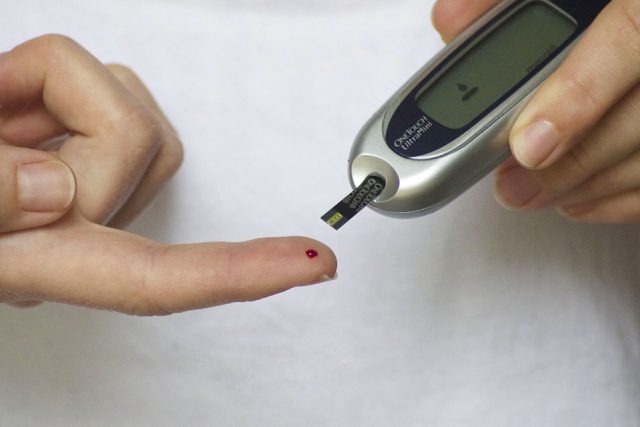
Cukrovka neboli diabetes mellitus je onemocnění, pro které je charakteristická zvýšená hladina cukru v krvi. U nás jím trpí téměř 900 tisíc lidí.
Jakými léky léčíme cukrovku v současnosti?
Tělo lidí, kteří mají diabetes 2. typu, produkuje nadbytek inzulinu, ale jejich organismus je vůči inzulinu více či méně „rezistentní“, pro tento typ cukrovky je to typické. Takový pacient si dokáže vyrábět třeba i třikrát víc inzulinu než zdravý člověk, a přesto má vyšší hladinu cukru v krvi. Lékem první volby je v tomto případě lék s účinnou látkou metformin. Ten zlepšuje fungování pacientova vlastního inzulínu.
Léčebné účinky inzulinu objevil kanadský lékař sir Frederick Grant Banting, narodil se před 128 lety 14. listopadu roku 1891. Se svým spolupracovníkem Charlesem Bestem inzulin izolovali ze slinivky břišní. Za tento objev, který znamenal zásadní pokrok v léčbě cukrovky, mu v roce 1923 byla udělena Nobelova cena za fyziologii a medicínu. Do té doby byla cukrovka smrtelnou nemocí. Tělo nemocného nedokázalo využít energii ze sacharidů, buňky totiž bez inzulínu nemůžou cukr z krve získávat.
U cukrovky 2. typu inzulín v cílových koncových tkání nefunguje tak, jak má. Má být „klíčkem“, který odemkne buňku, a cukr, který v krvi plave, vloží jako zdroj energie do buňky. Když nefunguje, nedokáže buňku „odemknout“, cukr zůstává plavat v cévním řečišti a nesmírně škodí cévnímu systému.
Marta Klementová, vedoucí lékařka Diavize
Postižení cév při diabetu může být velmi závažné: často vede k mrtvici, k onemocnění jater, k selhání ledvin nebo k postižení nervů v oblasti dolních končetin. Pacienty s cukrovkou také často trápí poškození cév vyživujících sítnici oka (diabetická retinopatie).
Monitorování hladiny cukru v krvi je při léčbě cukrovky výrazným úspěchem
Zavedení kontinuálního sledování glukózy je důležité především u diabetu 1. typu, u kterého je kolísání koncentrace glukózy v krvi (glykémie) velice velké. Dalším krokem v této léčbě bude algoritmus, který podle hladiny cukru v krvi dokáže dávkovat inzulín. Lékaři to označují jako uzavřený okruh.
„Uzavřený okruh“ ve výsledku nahrazuje slinivku. Aplikování takové léčby lékaři očekávají v řádu pěti až deseti let.
Další výzkum se ubírá cestou biotechnologií. V něm je klíčový pojem inzulínotvorná tkáň, která by komunikovala s organismem pacienta. Její buňky by byly regulovány stejně jako ve slinivce a poznaly by, že je třeba do těla dodávat inzulín. Vědci aktuálně řeší, jak zajistit životaschopnost takové tkáně po její implantaci.
Nejlepší cestou pro každého diabetika by bylo implantování inzulínotvorné tkáně.
Marta Klementová, vedoucí lékařka Diavize
Léčba v případě diabetu 2. typu půjde také chirurgickou cestou. Lékaři se pomocí zásahu na zažívacím traktu pacienta snaží dosáhnout zlepšení fungování inzulínu pomocí inkretinů. To jsou hormony vylučované buňkami tenkého a tlustého střeva v reakci na příjem potravy. Jejich hlavní funkcí je stimulovat vytváření inzulínu v buňkách slinivky břišní.
Mohlo by vás zajímat
Nejposlouchanější
E-shop Českého rozhlasu
Vždycky jsem si přál ocitnout se v románu Julese Verna. Teď se mi to splnilo.
Václav Žmolík, moderátor


Tajuplný ostrov
Lincolnův ostrov nikdo nikdy na mapě nenašel, a přece ho znají lidé na celém světě. Už déle než sto třicet let na něm prožívají dobrodružství s pěticí trosečníků, kteří na něm našli útočiště, a hlavně nejedno tajemství.